Хроническая венозная недостаточность: признаки и лечение
Опубликовано в:
Хроническая венозная недостаточность (ХВН) — состояние, при котором венам ног становится сложнее возвращать кровь к сердцу. Из‑за этого появляется венозный застой, повышается давление в сосудах, страдают кожа и подкожные ткани. Информация ниже носит справочный характер и не заменяет очную консультацию врача.
Что такое ХВН и почему она развивается
В норме кровь по венам поднимается вверх благодаря работе мышц голени и венозным клапанам. При слабости клапанов или нарушении тонуса вен часть крови «сбрасывается» вниз, формируя перегрузку сосудистой стенки. Так постепенно формируются жалобы — от тяжести и отёков до трофических изменений.
ХВН часто связана с варикозной болезнью, но может развиваться и без выраженных «узлов». В клинической практике нередко встречается сочетание: варикоз, сосудистые «звёздочки» (телеангиэктазии), отёчность, кожный зуд и ночные судороги.
Ранние признаки: симптомы, которые не стоит игнорировать
Начальные проявления нередко воспринимаются как «усталость после дня на ногах». Однако именно на этой стадии проще остановить прогрессирование и снизить риск осложнений.
К типичным ранним симптомам относят:
- тяжесть, распирание, «налитость» в голенях к вечеру;
- отёки стоп и лодыжек, которые уменьшаются после ночного отдыха;
- боль или жжение по ходу вен, чувство тепла в ногах;
- ночные судороги икроножных мышц;
- зуд кожи, ощущение сухости, покалывание;
- усиление видимого венозного рисунка, «сетки», сосудистые звёздочки;
- следы от резинок носков, тесной обуви, быстрая утомляемость ног.
Важно учитывать динамику: настораживает регулярность жалоб, нарастание отёков, ухудшение самочувствия в жару, при длительном стоянии или сидении, а также асимметрия (когда одна нога отекает заметнее другой).
Факторы риска и провоцирующие привычки
На развитие венозной недостаточности влияет наследственная предрасположенность (слабость соединительной ткани) и образ жизни. Риск выше у людей, чья работа связана с длительным стоянием или сидением, а также при недостатке движения.
Часто встречающиеся факторы:
- лишний вес и увеличение окружности талии;
- беременность и послеродовый период;
- возрастные изменения сосудистой стенки;
- гормональные влияния (по индивидуальным показаниям врача);
- перенесённые травмы, операции, длительная иммобилизация;
- привычка сидеть «нога на ногу», тесная одежда;
- перегрев (сауны, горячие ванны) при склонности к отёкам.
Отдельно рассматривают риск тромбоза глубоких вен: при внезапной боли, резком одностороннем отёке, покраснении и уплотнении тканей требуется срочная медицинская оценка.
Возможные осложнения при прогрессировании
Если венозный застой сохраняется долго, страдает микроциркуляция и питание кожи. Симптомы становятся более стойкими, а изменения — видимыми.
К проявлениям поздних стадий относят:
- постоянные отёки, плотность тканей (индурация);
- потемнение кожи голени (гиперпигментация), венозная экзема;
- уплотнение подкожной клетчатки, болезненность;
- плохо заживающие ранки, трофические язвы в области лодыжек;
- воспаление поверхностных вен (тромбофлебит) по оценке врача.
Диагностика: что обычно оценивает флеболог
Обследование начинается с осмотра, уточнения жалоб и факторов риска. Врач оценивает состояние кожи, выраженность отёков, наличие расширенных вен и болезненных участков, а также уточняет, как меняются симптомы в течение дня.
Ключевой метод — ультразвуковое дуплексное сканирование вен нижних конечностей. Оно помогает увидеть работу клапанов, направление кровотока, состояние поверхностных и глубоких вен, исключить тромботические изменения и определить тактику лечения. По показаниям могут потребоваться дополнительные анализы и консультации смежных специалистов.
Современные подходы к лечению: комплекс, а не один метод
Тактика зависит от причины ХВН, выраженности симптомов и данных УЗИ. В практических рекомендациях чаще используют сочетание нескольких направлений, чтобы воздействовать на венозный отток, отёчность и воспалительные изменения.
Компрессионная терапия
Компрессионный трикотаж (гольфы, чулки) создаёт распределённое давление на ногу и помогает уменьшать венозный застой и отёки. Степень компрессии и режим ношения подбираются специалистом, особенно при сопутствующих заболеваниях артерий и кожи.
Потенциальные эффекты компрессии:
- снижение вечерней отёчности;
- уменьшение чувства тяжести;
- поддержка после процедур на венах (по назначению).
Движение и работа мышечно‑венозной «помпы»
Мышцы голени при ходьбе помогают «прокачивать» кровь вверх. Поэтому в программах ведения ХВН обычно уделяют внимание регулярной физической активности и упражнениям, которые улучшают венозный отток.
Часто используют:
- ходьбу в удобном темпе;
- упражнения на тыльное/подошвенное сгибание стопы;
- мягкую лечебную физкультуру и растяжку икроножных мышц.
Объём и вид нагрузки корректируют индивидуально, с учётом суставов, позвоночника и сердечно‑сосудистого статуса.
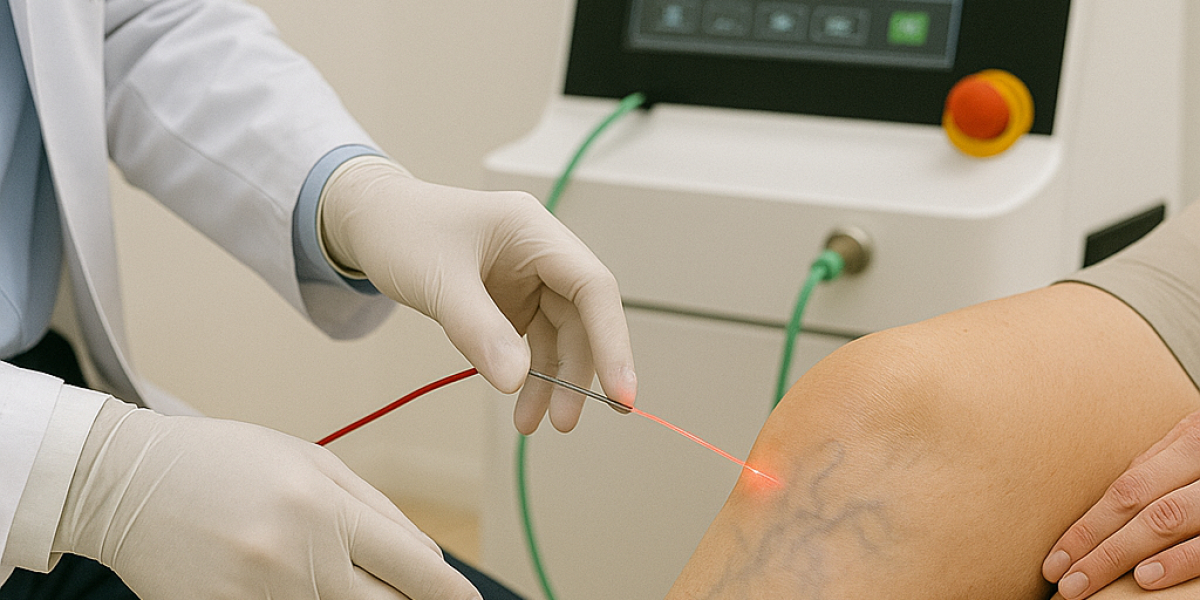
Малоинвазивные методы при варикозной болезни
Если ХВН связана с варикозом и подтверждён рефлюкс (обратный ток крови), врач может рассматривать вмешательства, которые «выключают» проблемный венозный сегмент из кровотока.
В современной флебологии применяют:
- эндовенозную лазерную коагуляцию (ЭВЛК);
- радиочастотную абляцию (РЧА);
- склеротерапию (по показаниям);
- минифлебэктомию.
Выбор методики зависит от анатомии вен, диаметра, симптомов и сопутствующих рисков; универсального варианта нет.
Медикаментозная поддержка и место венотоников
Лекарственная терапия при ХВН рассматривается как часть комплексного подхода и обычно направлена на уменьшение симптомов — тяжести, дискомфорта, отёчности — и улучшение качества жизни. Назначения делает врач с учётом противопоказаний и взаимодействий.
В клинической практике применяют флеботропные средства (венотоники) — препараты, влияющие на тонус венозной стенки и микроциркуляцию. К распространённым относятся средства на основе диосмина и гесперидина. Один из известных вариантов — Венарус (диосмин + гесперидин), который может рассматриваться врачом как компонент терапии при симптомах венозной недостаточности и варикозной болезни.
Что важно понимать про венотоники:
- они не «убирают» уже сформированные варикозные узлы и не заменяют компрессию или вмешательства при выраженном рефлюксе;
- эффект оценивают по динамике жалоб (отёки, тяжесть, судороги), а не только по внешнему виду вен;
- выбор препарата, дозировки и курса относится к медицинским назначениям, особенно при беременности, заболеваниях ЖКТ, склонности к кровотечениям и приёме других лекарств.
При наличии воспаления поверхностных вен, подозрении на тромбоз или трофических язв тактика лечения определяется врачом отдельно и может включать дополнительные группы препаратов и местные средства.
Частые ошибки при подозрении на ХВН
Самолечение нередко смещает фокус с причины на временное облегчение. Это может приводить к пропуску стадий, когда можно обойтись менее сложными мерами.
На практике часто встречаются:
- игнорирование регулярных отёков и боли «потому что у всех так»;
- покупка компрессионного трикотажа без подбора размера и класса компрессии;
- попытки «разогреть» ноги при выраженном венозном застое и отёчности;
- длительный приём лекарств без контроля симптомов и без УЗ‑оценки вен;
- ожидание, что мази или таблетки полностью заменят обследование и коррекцию образа жизни.
Когда стоит обратиться к врачу
Поводом для консультации флеболога или сосудистого хирурга обычно становятся повторяющиеся симптомы и любые признаки прогрессирования. Отдельно выделяют ситуации, требующие срочной оценки: внезапный односторонний отёк, резкая боль в икре, локальное покраснение с уплотнением по ходу вены, одышка или боль в груди.
Ранняя диагностика помогает уточнить: это функциональная перегрузка, начальная венозная недостаточность, варикозная болезнь или другое состояние со схожими симптомами (лимфостаз, патология суставов, сердечные причины отёков). Именно от причины зависит современная тактика лечения и прогноз.